Le purpura thrombotique thrombocytopénique (PTT) est une maladie rare qui amplifie le phénomène naturel de coagulation du sang. Cette maladie provoque la formation de petits caillots dans tout le corps. Ces petits caillots entraînent deux conséquences principales.
En premier lieu, les petits caillots peuvent obstruer les vaisseaux sanguins. Le sang est arrêté et ne peut plus atteindre les organes. Ce phénomène peut nuire au fonctionnement des organes vitaux tels que le cœur, le cerveau et les reins.
En second lieu, les petits caillots peuvent entraîner une utilisation d’un trop grand nombre de plaquettes. Le sang peut alors se retrouver dans l’incapacité de coaguler normalement quand cela est nécessaire. Ainsi, en cas de blessure, il peut être difficile d’arrêter les saignements.
Causes
Il existe une forme héréditaire du PTT qui se transmet selon le mode autosomique récessif. Cela implique que les deux parents d’une personne affectée doivent porter une copie du gène défaillant. Les parents ne présentent généralement pas de symptômes de la maladie. Cette forme génétique résulte d’une mutation du gène ADAMTS13. Ce gène joue un rôle dans la production d’un enzyme permettant au sang de coaguler de façon normale. Lorsque cet enzyme n’est plus produit, des caillots anormaux se forment. Les enzymes sont des protéines particulières qui augmentent la vitesse des réactions chimiques du métabolisme.
Le PTT acquis
Dans d’autres cas, l’organisme produit de façon impropre des protéines qui interfèrent avec le travail des enzymes. Ce phénomène caractérise le TTP acquis.
Il est possible de contracter le PTT acquis de multiples façons. Il est ainsi possible de le développer en cas de VIH par exemple. Il est aussi possible de le développer consécutivement à de multiples procédures médicales, incluant :
- une greffe de cellules souches de moelle osseuse et de sang
- une greffe de moelle osseuse
- une chirurgie
Dans certains cas, le PTT peut se développer durant une grossesse ou en cas de cancer ou d’infection.
Certains traitements à base de médicaments peuvent entraîner un PTT. Ces traitements incluent notamment :
- les œstrogènes
- l’hormonothérapie
- la chimiothérapie
- la cyclosporine
Symptômes
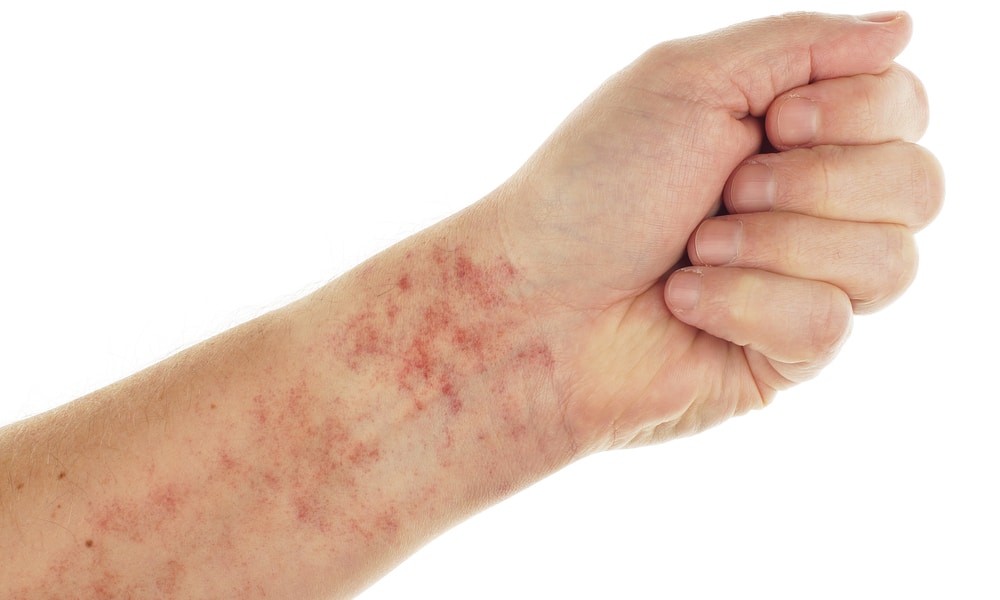
En cas de PTT, des contusions de couleur violacée peuvent apparaître sans en connaître la raison évidente. Ces marques, appelées purpura, donnent partiellement leur nom à la maladie. Des petites taches rouges ou violettes semblables à des éruptions cutanées peuvent également apparaître.
La peau peut changer de couleur. Elle peut devenir jaunâtre (jaunisse) ou elle peut sembler pâle.
Des symptômes généraux non spécifiques peuvent se manifester, tels que :
- de la fièvre
- de la fatigue
- de la confusion
- de la faiblesse
- des maux de tête
Dans les cas les plus graves, un accident vasculaire cérébral ou une hémorragie interne importante peut se produire. Un coma n’est pas exclu.
Diagnostic
Diagnostiquer un PTT nécessite généralement de multiples examens.
Le médecin peut commencer par un examen physique. Il observera alors tous les symptômes physiques que la maladie peut causer.
Il demandera également un examen sanguin. L’examen des cellules sanguines sous un microscope révélera si elles ont été endommagées par le PTT. Le médecin contrôlera qu’il n’y a pas eu de diminution du nombre de plaquettes (l’amplification du phénomène de coagulation entraîne une augmentation de l’utilisation des plaquettes) et qu’il n’y a pas eu d’augmentation du taux de bilirubine (une substance qui résulte de la destruction des globules rouges).
On recherchera également dans le sang :
- la présence d’anticorps/protéines qui interfèrent avec l’enzyme ADAMTS13.
- une augmentation du taux de créatinine, un produit résultant d’une dégradation dans les muscles qui se produit si les reins sont atteints.
- une insuffisance en enzyme ADAMTS13 – une telle insuffisance entraîne le PTT.
- la présence de lactates déshydrogénases (LDH) – les LDH proviennent des tissus qui les relâchent en cas de dommages causés par des caillots sanguins issus du PTT.
Traitement
Le PTT est généralement traité en essayant de corriger les propriétés défaillantes de coagulation du sang.
Plasma
Le plasma (la partie liquide du sang qui contient les éléments essentiels permettant la coagulation) peut être administré sous forme de plasma frais congelé. Il peut être administré par voie intraveineuse. Il s’agit du traitement habituel pour le PTT héréditaire.
L’échange de plasma est employé comme traitement alternatif courant pour le PTT acquis. Cela implique que le plasma du malade soit remplacé par le plasma d’un donneur sain. Au cours de cette procédure, le sang est extrait de l’organisme par un tube de la même façon que pour les dons de sang. Le plasma est ensuite séparé du sang récolté grâce à un instrument spécial appelé séparateur de cellules. Le plasma est extrait du sang et le plasma d’un donneur est ajouté au sang restant. La solution est réinjectée au malade par une autre IV (de manière intraveineuse). Le plasma donné contient de l’eau, des protéines et des éléments essentiels à la coagulation. Cette procédure dure environ deux heures.
Selon qu’il s’agisse d’un PTT héréditaire ou d’un PTT acquis, la procédure de don devra généralement être répétée quotidiennement jusqu’à ce que l’état de santé s’améliore.
Traitements médicamenteux
Si le traitement échoue, le médecin peut initier un traitement médicamenteux pour empêcher l’organisme de détruire l’enzyme ADAMTS13.
Chirurgie
Dans d’autres cas, une ablation de la rate pourra être nécessaire.
Long terme
Avec un traitement rapide et adapté, la guérison s’opère généralement de manière effective pour cette maladie.
Chez certaines personnes, le PTT disparaît totalement après un traitement. D’autres personnes peuvent subir des poussées de façon continue.
Le PTT peut entraîner le décès s’il n’est pas dépisté et traité immédiatement. En cas de suspicion d’une telle maladie, il est impératif de consulter rapidement un médecin ou de se rendre aux urgences.